Viscosità del sangue: composizione del sangue
Definizione
La pressione è la componente della forza applicata ortogonalmente a una superficie, rapportata all’unità di area. Nel contesto cardiovascolare, la pressione del sangue, o pressione intramurale, corrisponde alla differenza tra la pressione all’interno del vaso e la pressione esterna, normalmente coincidente con quella atmosferica. La misura di questa grandezza può essere effettuata con approcci diretti o indiretti, fondati su principi idrostatici e su trasduzione meccanico-elettrica.
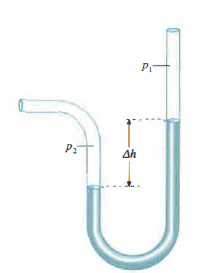
I manometri a liquido, basati sulla pressione idrostatica di una colonna (per esempio di mercurio), hanno costituito per lungo tempo il riferimento di laboratorio per accuratezza e semplicità (Figura 03.14-01). Pur essendo oggi sostituiti nella pratica clinica da trasduttori piezometrici e piezoresistivi, che convertono la deformazione in segnale elettrico, l’unità di misura rimane convenzionalmente il millimetro di mercurio (mmHg). L’uso del mercurio è stato progressivamente abbandonato per motivi tossicologici e ambientali.
La misura invasiva “a sangue” è impiegata di frequente nella sperimentazione animale o in condizioni cliniche critiche: si introduce una cannula arteriosa riempita con soluzione fisiologica e un agente anticoagulante, collegata a un sistema di trasduzione e a un manometro o a un trasduttore elettronico calibrato rispetto alla pressione atmosferica. Tale procedura fornisce una traccia pulsatile ad alta fedeltà, ma richiede il cannulamento del vaso e quindi comporta rischi e invasività.
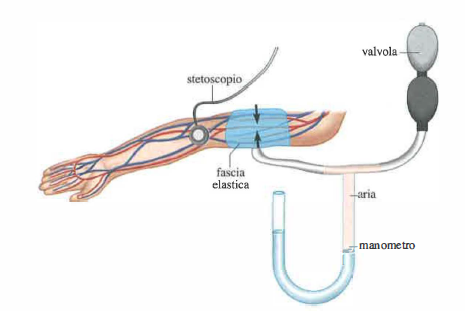
Per la valutazione non invasiva si utilizza comunemente lo sfigmomanometro. Il dispositivo comprende una fascia non distensibile, al cui interno è alloggiata una camera pneumatica collegata a un manometro (Figura 03.14-02). L’insufflazione avviene tramite palloncino con valvola di controllo. La fascia si applica al braccio, comprimendo l’arteria brachiale. Quando la pressione nella fascia \(p\) supera la pressione sistolica, \(p > p_s\), il lume si occlude e l’afflusso ematico si arresta (Figura 03.14-03). Un fonendoscopio, posizionato nella fossa antecubitale dove l’arteria decorre superficialmente, consente l’ascolto dei suoni vascolari.
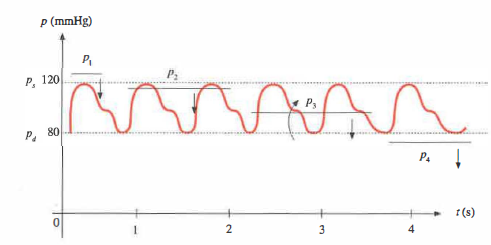
La deflazione progressiva della camera d’aria permette di identificare due soglie fondamentali. Appena la pressione della fascia scende al di sotto della sistolica, \(p < p_s\), compaiono i suoni di Korotkoff, dovuti all’apertura intermittente del vaso e al flusso turbolento: il valore letto in quel momento corrisponde alla pressione sistolica (massima). Proseguendo la deflazione, i suoni si attenuano e infine scompaiono quando la pressione della fascia diviene inferiore alla diastolica, \(p < p_d\), poiché il vaso rimane aperto per tutto il ciclo e il flusso torna laminare e silente: tale valore identifica la pressione diastolica (minima). Una stima operativa della pressione media arteriosa in condizioni di frequenza cardiaca regolare è \(P_{media} \approx P_d + \frac{1}{3}(P_s - P_d)\).
Poiché il braccio è, in condizioni standard, approssimativamente al livello del cuore, la misura al braccio rappresenta fedelmente i valori centrali. La caduta pressoria lungo le grandi arterie, dovuta a perdite viscose, è ridotta su distanze di alcune decine di centimetri. È tuttavia necessario controllare l’effetto idrostatico legato alla differenza di quota: la correzione è data da \(\Delta P = \rho g h\), pari a circa 0,74 mmHg per ogni centimetro di dislivello rispetto al piano del cuore.
Indicazioni operative e fonti d’errore
Per contenere l’incertezza di misura entro pochi mmHg e garantire riproducibilità, sono rilevanti i seguenti aspetti tecnici:
- selezione della fascia adeguata alla circonferenza del braccio, con larghezza della camera pari a circa il 40 % della circonferenza e lunghezza che avvolga almeno l’80 % dell’arto;
- posizionamento della fascia all’altezza del cuore e allineamento corretto sulla arteria brachiale;
- velocità di deflazione costante, tipicamente 2–3 mmHg/s, per evitare errori di lettura;
- evitare tempi eccessivamente lunghi di occlusione, che possono innescare risposte riflesse simpatiche e modificare transitoriamente la pressione;
- riconoscimento di fenomeni quali “gap auscultatorio”, aritmie o battiti ectopici, che possono falsare l’identificazione dei punti sistolico e diastolico;
- calibrazione periodica del manometro e verifica dell’integrità della camera d’aria e delle valvole.
Metodi alternativi e note pratiche
Accanto al metodo auscultatorio, ampiamente validato, sono diffusi strumenti oscillometrici automatici che stimano la pressione a partire dall’inviluppo delle oscillazioni del volume della fascia durante la deflazione. Questi dispositivi, se conformi a protocolli di validazione internazionali, forniscono misure accurate in condizioni standard, ma possono risultare meno affidabili in presenza di aritmie o rigidità arteriosa marcata. In ambito sperimentale e intensivo, i sensori a punta di catetere con trasduttore incorporato consentono registrazioni ad alta banda del segnale pulsatile, a costo di maggiore invasività.
Dal punto di vista fisiologico, la differenza tra valori centrali e periferici delle grandi arterie è contenuta per la pressione media, mentre ampiezza e forma dell’onda pulsatile possono variare per effetto della riflessione d’onda e della compliance arteriosa. In tutti i casi, la misurazione deve essere eseguita con soggetto a riposo, in ambiente tranquillo, dopo alcuni minuti di acclimatazione, tenendo conto di possibili incrementi da “camice bianco”.
In sintesi, la misura non invasiva con sfigmomanometro, correttamente eseguita, offre una stima affidabile della pressione arteriosa sistolica e diastolica con un’incertezza dell’ordine di pochi mmHg; la misura invasiva rimane il riferimento quando occorrono tracciati continui o nei contesti in cui l’accuratezza temporale è critica.